Thứ 6 ngày 12 tháng 10 năm 2018Lượt xem: 21800
# TK 2018: Đánh giá chất lượng cuộc sống ở bệnh nhân Đột quỵ não sau 3 tháng tại Bệnh viện Quân y 103.
Mục tiêu: Miêu tả một số đặc điểm lâm sàng của bệnh nhân đột quỵ não giai đoạn cấp. Xác định một số yếu tố liên quan chất lượng cuộc sống ở bệnh nhân đột quỵ não sau 3 tháng.
Tóm tắt
Phương pháp: nghiên cứu tiến cứu và mô tả cắt ngang. Bệnh nhân được khai thác bệnh sử, thăm khám lâm sàng, đánh giá tình trạng thần kinh bằng thang điểm NIHSS, Barthel Index, modified Rankin tại thời điềm giai đoạn cấp và đánh giá chất lượng cuộc sống của bệnh nhân sau 3 tháng điều trị theo thang điểm EQ-5D-5L. Kết quả: có 60 bệnh nhân đạt tiêu chuẩn lựa chọn, trong đó đột quỵ nhồi máu não chiếm 91,7% đột quỵ chảy máu não chiếm 8,3%, lứa tuổi trên 50 chiếm 94,9%, yếu tố nguy cơ hay gặp nhất là tăng huyết áp chiếm 89,3%, hút thuốc lá là 39,3%, triệu chứng thường gặp nhất là liệt nửa người chiếm 86,7%. Sau 3 tháng, chất lượng cuộc sống tốt và xấu đánh giá theo thang điểm EQ-5D-5L chiếm tỷ lệ lần lượt là71,7% và 28,3%. Bệnh nhân có tổn thương dây thần kinh sọ não (
Abstract
Subjects: Describing some clinical characteristics of stroke patients in acute phase. Dertermining correlative factors of quality of life in patients at 3 months after stroke. Methods: a prospective and cross-sectional study. All data of medical history, clinical examination, neurological sate evaluated with NIHSS, Barthel Index, modified Rankin (mRS) and quality of life examinated with EQ-5D-5L were collected and analyzied. Results: 60 stroke patients were recruited in which ischemic and haemorrhagic stroke was 91.7% and 8.3%, respectively. Patients with age over 50 accounted for 94.9%, Hypertention (89.3%) and smoking were the predominant risk factors of stroke. Hemipararis (86.7%) was mainly observed. At 3 months after stroke, good and poor quality of life accounted for 71.7% and 28.3%, respectively. Cranial nerves disorders, (
I. ĐẶT VẤN ĐỀ
Đột quỵ não cho đến nay vẫn là một vấn đề thời sự của y học bởi tỉ lệ mắc, tử vong cao cũng như có nhiều di chứng về thần kinh và là gánh nặng cho gia đình và xã hội. Ở các quốc gia trên thế giới đột quỵ có tỉ lệ tử vong đứng thứ ba sau ung thư và bệnh lý tim mạch .Đồng thời đột quỵ là nguyên nhân hàng đầu gây tàn phế cho người bệnh tuổi trưởng thành. Mục tiêu điều trị đột quỵ không chỉ giúp bệnh nhân kéo dài tuổi thọ mà còn phải nâng cao chất lượng cuộc sống cho người bệnh. Trên thế giới có nhiều nghiên cứu tập trung về vấn đề này. Tuy nhiên, ở Việt Nam vấn đề chất lượng cuộc sống ở bệnh nhân đột quỵ sau giai đoạn cấp còn chưa được chú ý nhiều. Chính vì vậy, đề tài được thực hiện nhằm đánh giá chất lượng cuộc sống ở bệnh nhân đột quỵ não sau 3 tháng.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP
Đối tượng nghiên cứu: 60 bệnh nhân đột quỵ não được điều trị tại khoa Đột quỵ, Bệnh viện Quân y 103, từ 9/2017 đến 2/2018. Tiêu chuẩn chọn bệnh nhân: Bệnh nhân được chẩn đoán lâm sàng đột quỵ não theo định nghĩa của WHO, được chụp CT/ MRI sọ não có hình ảnh điển hình của đột quỵ, bệnh nhân độc lập sinh hoạt trước khi bị bệnh và đồng ý tham gia nghiên cứu. Tiêu chuẩn loại trừ: Xuất huyết khoang dưới nhện, bệnh nhân mắc các bệnh lý tổn thương hệ thần kinh khác như viêm não, chấn thương/vết thương sọ não…,bệnh nhân không có khả năng hoàn thành các test nghiên cứu, bệnh nhân có nguy cơ tử vong trong vòng 3 tháng sau khi bị đột quỵ não hoặc bệnh nhân không đồng ý tham gia nghiên cứu.
Phương pháp nghiên cứu: tiến cứu và mô tả cắt ngang. Tại thời điểm T0 (trong vòng 7 ngày sau khởi phát bệnh) tiến hành khai thác tiền sử, bệnh sử, thăm khám lâm sàng, cận lâm sàng chuyên khoa thần kinh và các chuyên khoa liên quan. Đánh giá tình trạng thần kinh chung theo thang điểm NIHSS, ý thức theo thang điểm Glassgow, hoạt động hàng ngày theo thang điểm Barthel Index, mức độ tàn tật theo thang điểm Rankin sửa đổi. Tại thời điểm T1 (3 tháng sau đột quỵ) thu nhập số liệu như tại thời điểm T0 và đánh giá chất lượng cuộc sống theo thang điểm EQ- 5D- 5L. Thang điểm bao gồm 5 mục đánh giá: khả năng vận động, tự chăm sóc bản thân, thực hiện một số hoạt động thông thường, đau/ cảm giác khó chịu và lo âu/ trầm cảm. Mỗi mục gồm 5 mức độ. Tổng điểm là 100. Chất lượng cuộc sống đạt từ 75 điểm được coi là tốt, nhỏ hơn 75 coi là chất lượng xấu.
Xử lý số liệu: số liệu được mã hóa, xử lý và phân tích bằng phần mền SPSS 22.0.
III. KẾT QUẢ VÀ BÀN LUẬN
3.1 Đặc điểm chung của bệnh nhân đột quỵ não
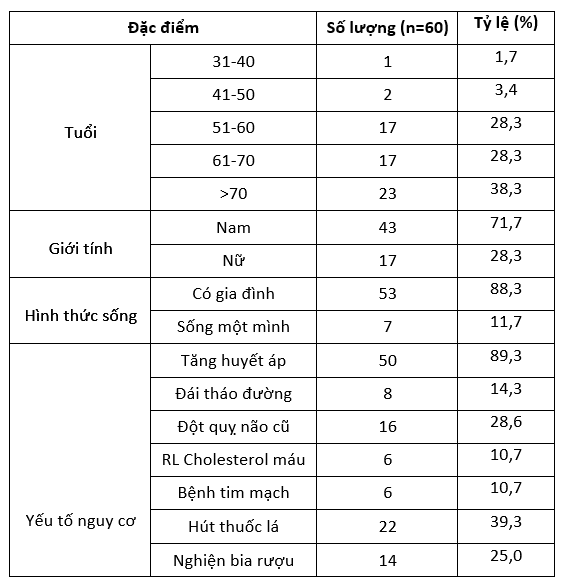
Nghiên cứu của chúng tôi cho thấy bệnh nhân mắc đột quỵ não trên 60 tuổi là chủ yếu với 66,6%. Kết quả này cũng tương đồng với nhiều nghiên cứu trong và ngoài nước trước đó. Ví dụ nghiên cứu của H Yun- Ju Jun chỉ ra rằng tỷ lệ bệnh nhân mắc đột quỵ trên 65 tuổi là 64,5%, điều này cũng được khẳng định ở các nghiên cứu của N.V. Thông [1], N.V.Chương [2]. Các nghiên cứu đều khẳng định rằng, giữa đột quỵ não và lứa tuổi có mối liên quan chặt chẽ với nhau và tuổi cao là một yếu tố nguy cơ của đột quỵ não. Trong đó, tuổi tăng thêm một thập kỉ sẽ làm tăng đột quỵ não lên 2-3 lần.
Qua số liệu bảng trên, nhận thấy đột quỵ não xảy ra ở bệnh nhân nam giới cao hơn so với nữ giới, với tỉ lệ nam/nữ là 2,5/1. Một số nghiên cứu đưa ra tỉ lệ nam/nữ có khác so với nghiên cứu của chúng tôi (Hyun- Ju Jun [3] và T.T.Thành [4] cùng cho thấy tỉ lệ nam/nữ=1/1; Tỉ lệ này trong nghiên cứu của Pedersen là 1,5/1). Sự khác biệt này có thể do cỡ mẫu nghiên cứu khác nhau. Tuy nhiên, dựa trên kết quả nghiên cứu dịch tễ do WHO tiến hành ở các nước trên thế giới thì thấy rằng nam giới có tỉ lệ mắc bệnh đột quỵ cao hơn nữ giới với lí giải cho rằng nam giới thường có các yếu tố nguy khác kèm theo như uống rượu bia, sử dụng các chất kích thích (thuốc lá, chất gây nghiện…) và tham gia các công việc nặng nhọc hơn so với nữ giới.
Về các yếu tố nguy cơ của đột quỵ não chúng tôi cũng thấy tăng huyết áp, hút thuốc lá, đột quỵ não cũ, sử dụng bia rượu, đái tháo đường, rối loạn chuyển hóa Lipid và mắc bệnh tim mạch là những yếu tố chính. Trong đó, tăng huyết áp chiếm tỉ lệ cao nhất với 89,3%. Điều này cũng đã được khẳng định trong y văn trước đó. Tăng huyết áp làm cho nguy cơ mắc đột quỵ não cả nhồi máu cũng như chảy máu não tăng gấp 4 tới 5 lần. Tăng mỗi 10 đơn vị huyết áp cũng đồng nghĩa tăng nguy cơ đột quỵ não khoảng 10% [5].
Trong nghiên cứu của chúng tôi, bệnh nhân có tiền sử đột quỵ não (28,6%) vẫn được tuyển chọn. Tuy nhiên, những bệnh nhân này vẫn độc lập hoàn toàn trong sinh hoạt hàng ngày. Điều này không làm ảnh hưởng tới kết quả đánh giá chất lượng cuộc sống tại thời điểm 3 tháng sau mắc đột quỵ mới.
3.2. Đặc điểm lâm sàng của bệnh nhân đột quỵ giai đoạn cấp
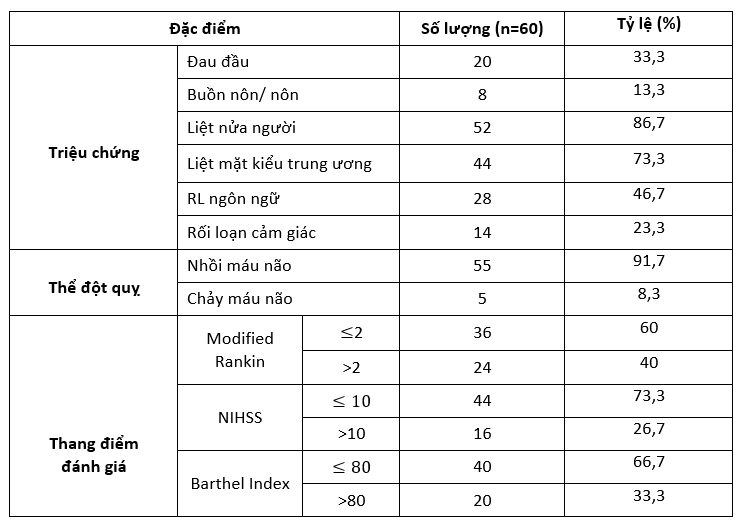
Số liệu ở bảng trên cho thấy, về phương diện đặc điểm lâm sàng của đột quỵ não thì liệt nửa người, liệt các dây thần kinh sọ não và rối loạn ngôn ngữ là những triệu chứng hay gặp nhất với tỉ lệ lần lượt là 86,7%; 73,3% và 46,7%. Nghiên cứu của V.T.T Hà [6] cho thấy tỉ lệ các triệu chứng trên có cao hơn với liệt nửa người là 92%, liệt dây thần kinh sọ não là 84.42%. Sự khác biệt này chủ yếu do tiêu chuẩn chọn bệnh nhân vào nghiên cứu cũng không giống nhau. Tuy nhiên, nhiều nghiên cứu trước đó đều khẳng định rằng các dấu hiệu trên là những triệu chứng thần kinh khu trú điển hình, có giá trị cao trong chẩn đoán lâm sàng đột quỵ não. Hội Tim mạch và Đột quỵ não Hoa Kỳ cũng đã sử dụng những triệu chứng trên để xây dựng nên chữ “FAST” (Face, Arm, Speech, Time) để nâng cao khả năng nhận biết sớm người bị đột quỵ trong cộng đồng nhằm tăng tỷ lệ bệnh nhân đột quỵ được điều trị đặc hiệu bằng thuốc tiêu sợi huyết.
Về mặt thể đột quỵ não, ở nghiên cứu này, đột quỵ nhồi máu não chiếm đa số với 91,7%. Tỉ lệ này có cao hơn so với các báo cáo trước đó [1], [2], [5] có thể do những bệnh nhân chảy máu não thường có bệnh cảnh lâm sàng nặng nề hơn và nằm trong tiêu chuẩn loại trừ bệnh nhân nghiên cứu. Điểm lại y văn thì đều nhận thấy đột quỵ nhồi máu dao động từ 65-80%, ở các nước châu Á thì tỉ lệ đột quỵ chảy máu não thường cao hơn các nước châu Âu và Bắc Mỹ do việc kiểm soát huyết áp ở nhóm bệnh nhân này chưa được như khuyến cáo [5].
Tình trạng thần kinh cũng như mức độ tàn tật của nhóm bệnh nhân nghiên cứu được thể hiện qua thang điểm NIHSS, Barthel Index và mRS ở trên.Vì phụ thuộc vào cách tuyển chọn bệnh nhân khác nhau nên không thể so sánh với các nghiên cứu khác trước đó. Nói chung, nhóm bệnh nhân ở nghiên cứu chúng tôi có độ nặng và tàn tật ở mức trung bình.
3.3. Đặc điểm chất lượng cuộc sống của bệnh nhân đột quỵ sau 3 tháng.
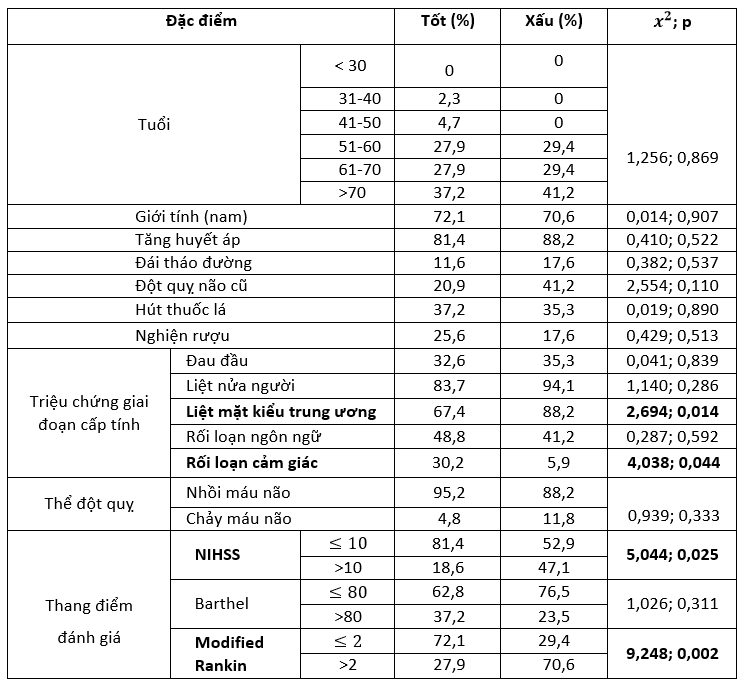
Tại thời điểm 3 tháng sau đột quỵ, chất lượng cuộc sống của nhóm bệnh nhân nghiên cứu ở mức độ tốt và xấu đánh giá theo thang điểm EQ-5D-5L chiếm tỷ lệ lần lượt là 71,7% và 28,3%.
Một vấn đề rất quan trọng để nâng cao chất lượng cuộc sống cho bệnh nhân đột quỵ đó là xác định được những yếu tố ảnh hưởng đến chất lượng cuộc sống của bệnh nhân. Ở nghiên cứu của chúng tôi, bệnh nhân có tổn thương dây thần kinh sọ não (
IV. KẾT LUẬN
Qua nghiên cứu 60 bệnh nhân đột quỵ não chúng tôi có một số kết luận sau: tuổi từ 50 trở lên là chủ yếu chiếm 94,9%, nam mắc bệnh cao hơn nữ giới với nam/ nữ là 2,5/1. Đột quỵ thể nhồi máu (91,7%) cao hơn hẳn thể chảy máu não. Trong các yếu tố nguy cơ của đột quỵ não thì tăng huyết áp chiếm tỉ lệ cao nhất với 89,3%. Liệt nửa người, liệt dây thần kinh sọ não và rối loạn ngôn ngữ là các triệu chứng lâm sàng thường gặp nhất với tỉ lệ lần lượt là 86,7%; 73,3% và 46,7%. Bệnh nhân nghiên cứu chủ yếu có mức độ tổn thương thần kinh, tàn tật và hạn chế hoạt động hàng ngày ở mức trung bình. Tại thời điểm 3 tháng sau đột quỵ vẫn còn 28,3% số bệnh nhân có chất lượng cuộc sống xấu. Các yếu tố tổn thương dây thần kinh sọ não, rối loạn cảm giác nửa người, mức độ nặng của đột quỵ với điểm NIHSS >10, mức độ tàn tật với điểm mRS >2 có liên quan chặt chẽ với chất lượng cuộc sống xấu của bệnh nhân. Không thấy có mối liên quan giữa chất lượng cuộc sống với tuổi, giới, mức độ liệt, thể đột quỵ não, hoạt động sống hàng ngày qua điểm Barthel. Muốn nâng cao chất lượng cuộc sống bệnh nhân cần chú ý vào các yếu tố liên quan trên.
TÀI LIỆU THAM KHẢO
- Nguyên Văn Thông (2010). Nghiên cứu hiệu quả đều trị của agrenox trên BN NMN giai đoạn cấp. Tạp chí Y - Dược học quân sự, số 2, tr.51-58.
- Nguyễn Văn Chương (2016). Thần kinh học tập 3, Nhà xuất bản Y học, trang 7- 47.
- Hyun-Ju Jun (2010). The relationship between stroke patients’ socio-economic conditions and their quality of life: the 2010 Korean community health survey”.
- Trần Trung Thành, Cao Phi Phong (2011). “Đánh giá chất lượng cuộc sống của bệnh nhân sau đột quỵ não”. Tạp chí Thần kinh học.
- Hacke W. Lehrbuch Neurologie. 13. Auflage. Heidelberg: Springer, 2010: 177-179.
- Vũ Thị Thu Hà (2014) “Chất lượng cuộc sống của bệnh nhân tai biến mạch máu não sau điều trị và một số yếu tố liên quan tại bệnh viện Y học cổ truyền và phục hồi chức năng Khánh Hòa”, Luận văn Thạc sỹ y học.
- Patel MD, McKevitt C, Lawrence E et al (2007). Clinical determinants of long-term quality of life after stroke. Age Ageing. 2007 May;36(3):316-22. Epub 2007 Mar 19.
- Amanda G. Thrift, Seana L. Paul; Jonathan W. Sturm et al. (2005). Predictors of Quality of Life at 5 Years After Stroke, Stroke. 2005;36:2082-2086.
- Adeniyi A.F, Badaru U.M, Ogwumike O.O (2015). Quality of Life of Nigerian Stroke Survivors and Its Determinants. fr. J. Biomed. Res. Vol. 18 (January, 2015); 1- 5.
- Jae-Min Kim, Eun-Song Kim, Ju-Wan Kim, et al. (2018). Longitudinal Impact of Depression on Quality of Life in Stroke Patients. Psychiatry Investig. 2018 Feb; 15(2): 141–146.
- Mahesh P.K.B, Gunathunga M.W, Jayasinghe S et al. (2017). Factors influencing pre-stroke and post-stroke quality of life among stroke survivors in a lower middle-income country. Neurol Sci. https://doi.org/10.1007/s10072-017-3172-6.
- Tiến sỹ. Thuận. Paper in English. Spasticity after stroke 2018.
Tin xem nhiều nhất
-
-
Ngày 09/02/2018
ĐIỆN CƠ là gì ...
-

-
Ngày 13/02/2018
Điều trị Co thắt mi mắt (Blepharospasm)?
-

-
Ngày 01/03/2018
Điều trị co cứng cơ sau Đột quỵ não.
-
-
Ngày 05/10/2021
Chẩn đoán định khu tổn thương tủy sống.
-

-
Ngày 05/04/2020
Liệt dây thần kinh số VII.
-

-
Ngày 26/05/2018
Điều trị Co thắt nửa mặt (Hemifacial spasm)?