Thứ 5 ngày 04 tháng 10 năm 2018Lượt xem: 14729
# TK 2018: Đánh giá kết quả bước đầu của phương pháp lấy huyết khối bằng dụng cụ cơ học trong điều trị Nhồi máu não tối cấp tại Thanh Hóa.
PRELININARY ASSESSMENT OF THE THROMBECTOMY USING SOLITAIRE STENT IN HYPERACUTE ISCHEMIC STROKE PATIENTS.
Tóm tắt
Mục tiêu: Đánh giá kết quả hồi phục chức năng thần kinh sau 24 giờ của bệnh nhân nhồi máu não tối cấp điều trịbằng phương pháp lấy huyết khối cơ học. Đối tượng và phương pháp: Nghiên cứu mô tả, tiến cứu loạt trường hợp nhồi máu não tối câp điều trị lấy huyết khối bằng dụng cụ cơ học Solitaire, tại khoa Thần kinh - Bệnh viện Đa khoa tỉnh Thanh Hóa từ tháng 4/2018 đến tháng 8/ 2018. Kết quả: Tuổi trung bình 69 tuổi, NIHSS lúc vào viện 17 điểm, tắc động mạch não giữa 62.5%, tắc động mạch cảnh trong 25%, tắc động mạch thân nền 12.5%. Nguyên nhân huyết khối từ tim 75%. Tái thông mức trung bình (2a) 50%, tái thông tốt (2b -3) 37.5%, xuất huyết não có triệu chứng 12.5%, Phục hồi tốt (MRS 0 – 2) 50% sau 1 tuần. Kết luận: Can thiệp lấy huyết khối đường động mạch bằng dụng cụ cơ học Solitaire cho loạt 8 bệnh nhân đột quỵ nhồi máu não tối cấp (<6 giờ) đầu tiên tại Thanh Hóa cho thấy, bước đầu triển khai tương đối thuận lợi. Tỷ lệ đạt tái thông khá cao (87.5%) nhưng mức tái thông rất tốt chưa đạt được như các thử nghiệm ngẫu nhiên và nghiên cứu ở Bệnh viện Bạch Mai. Tỷ lệ xuất huyết não khá cao (12.5%). Mức độ hồi phục chức năng thần kinh tốt sau một tuần đạt 50%. Do số lượng bệnh nhân được thu thập còn rất hạn chế nên chưa phản ánh tốt nhất kết cục lâm sàng. Đây là tiền đề cho chúng tôi tiếp tục nghiên cứu và hoàn thiện kỹ thuật để đạt kết quả tốt hơn. Từ khóa: Nhồi máu não tối cấp, lấy huyết khối cơ học, stent Solitaire.
Summary
A descriptive, prospective study of 8 patients diagnosed with hyperacute ischemic stroke were treated at Thanh Hoa General hospital by mechanical thrombectomy using Solitaire stent from April 2018 to August 2018. The mean age of 69 years, median NIHSS was 17 point; MCA occlusion was 62.5%, ICA occlusion was 25%, BA occlusion was 12.5%; The cardioembolic cause was 75%; The moderate recanalisation (2a) was 50%, good recanalisation (2b - 3) was 37.5%, the rate of sICH was 12.5%, favorable outcome (MRS 0 – 2) at 1 week was 50%. Keywords: Hyperacute ischemic stroke, mechanical thrombectomy, Solitaire stent.
I. ĐẶT VẤN ĐỀ
Đột quỵ nhồi máu não là một trong những nguyên nhân hàng đầu gây tàn tật và tử vong ở những nước phát triển và cũng là bệnh lý xuất hiện ngày càng nhiều tại Việt Nam. Mục tiêu chính trong điều trị đột quỵ thiếu máu não cấp là tái thông động mạch não bị tắc nghẽn do huyết khối. Phương pháp điều trị tiêu chuẩn hiện tại là tiêu sợi huyết tĩnh mạch bằng rtPA chỉ áp dụng được đối với những bệnh nhân bị nhồi máu não trong vòng 4,5 giờ kể từ khi khởi phát với nhiều chống chỉ định. Tuy nhiên, phương pháp tiêu sợi huyết tĩnh mạch có tỉ lệ tái thông mạch máu não còn chưa cao, nhất là những trường hợp tắc mạch máu lớn như động mạch cảnh trong, động mạch não giữa và hệ động mạch đốt sống thân nền.
Hiện nay, phương pháp can thiệp nội mạch bằng dụng cụ cơ học được coi là điều trị chuẩn trong nhồi máu não cấp do tắc động mạch lớn. Đây là một lựa chọn mới trong điều trị nhồi máu não cấp, khắc phục được phần lớn những hạn chế của phương pháp tiêu sợi huyết đường tĩnh mạch cả về khả năng tái thông và thời gian điều trị được mở rộng, thông thường lên đến 6 giờ. Lợi ích của phương pháp đã được chứng minh bởi nhiều nghiên cứu quốc tế mới công bố đầu năm 2015.
Tại Việt Nam, phương pháp này còn chưa phổ biến, mang tính thời sự, chủ yếu được triển khai tại các trung tâm lớn ở Hà Nội và TP Hồ Chí Minh. Tại Bệnh viện Đa khoa tỉnh Thanh Hóa, từ tháng 4 năm 2018, chúng tôi cũng đã thực hiện kỹ thuật lấy huyết khối động mạch não bằng dụng cụ cơ học thế hệ mới Solitaire. Vì vậy, chúng tôi tiến hành nghiên cứu: “Đánh giá kết quả bước đầu của phương pháp lấy huyết khối bằng dụng cụ cơ học Solitaire trong điều trị nhồi máu não tối cấp” tại Bệnh viện Đa khoa tỉnh Thanh Hóa.
II. MỤC TIÊU
Đánh giá kết quả hồi phục chức năng thần kinh sau 24 giờ của bệnh nhân nhồi máu não tối cấp điều trị bằng phương pháp lấy huyết khối cơ học.
III. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP
1. Đối tượng:
Bệnh nhân được chẩn đoán nhồi máu não cấp trong 6 giờ đầu tính từ lúc khởi phát, đáp ứng đầy đủ các tiêu chuẩn lựa chọn trong thời gian từ tháng 4/2018 đến tháng 8/2018, tại khoa Thần kinh – Bệnh viện Đa khoa tỉnh Thanh Hóa.
+ Tiêu chuẩn lựa chọn
Bệnh nhân trên 18 tuổi được chẩn đoán lâm sàng đột quỵ não; Loại trừ xuất huyết não bằng cắt lớp vi tính (CT) hoặc cộng hưởng từ (MRI); Thời gian từ lúc khởi phát cho đến khi được điều trị ≤ 6 giờ; NIHSS từ 4 điểm trở lên; Có tắc động mạch lớn trong sọ được xác định bằng chụp cắt lớp vi tính mạch máu não có bơm thuốc cản quang (CTA), hoặc cộng hưởng từ mạch não (MRA) hoặc chụp mạch máu não bằng chụp mạch mã hóa xóa nền (DSA). Bệnh nhân hoặc người đại diện đồng ý áp dụng phương pháp.
+ Tiêu chuẩn loại trừ
Bệnh nhân dị ứng nặng với thuốc cản quang; BN đang mang thai; Bệnh nhân sử dụng thuốc tiêu sợi huyết vượt quá liều chuẩn; Tăng huyết áp với huyết áp tâm thu ≥ 185 mmHg hoặc huyết áp tâm trương ≥ 110 mmHg mà chưa được kiểm soát tốt; Đang dùng kháng đông với INR ≥ 3.0; Tiểu cầu ≤ 50.000 tế bào/ml; Đường huyết < 2.7 mmol/L hoặc > 22,2 mmol/L; Điểm NIHSS trên 30; Điểm ASPECT trên phim CT dưới 6; Không thể tiếp cận được huyết khối; Măc bệnh kèm theo ảnh hưởng đến hồi phục chức năng thần kinh hoặc can thiệp không mang lại lợi ích rõ ràng; Có bằng chứng cho thấy bóc tách động mạch là nguyên nhân dẫn đến nhồi máu não.
Đối với những bệnh nhân có chỉ định điều trị tiêu sợi huyết trong thời gian cửa sổ 4.5 giờ, chúng tôi vẫn tiến hành điều trị theo tiêu chuẩn lựa chọn và loại trừ dựa vào tiêu chuẩn của nghiên cứu NINDS và ECASS 3. Sau đó tiến hành điều trị kết hợp lấy huyết khối bằng dụng cụ cơ học. Đối với những trường hợp không có chỉ định thuốc tiêu sợi huyết, chúng tôi điều trị lấy huyết khối đơn thuần.
2. Phương pháp
Thiết kế nghiên cứu: Nghiên cứu mô tả loạt ca bệnh, theo dõi dọc.
Thu thập số liệu: Thu thập số liệu vào bệnh án mẫu. Các dữ liệu thu thập trong nghiên cứu: Tuổi, giới, các yếu tố nguy cơ, thang điểm NIHSS (National Institues of Health Stroke Scale) lúc nhập viện, sau điều trị 1 giờ, 24 giờ, 1 tuần và khi xuất viện; Các mốc cửa sổ thời gian điều trị; Kết quả các xét nghiệm liên quan đến tiêu chuẩn lựa chọn và loại trừ, điện tâm đồ, X-quang phổi; Các kết quả hình ảnh chụp cắt lớp vi tính, cộng hưởng từ sọ não, hình chụp mạch máu não bằng máy kĩ thuật số xóa nền được thực hiện tại khoa Chẩn đoán hình ảnh, Bệnh viện Đa khoa tỉnh Thanh Hóa; Mức độ phục hồi các chức năng thần kinh được đánh giá bằng thang điểm Rankin hiệu chỉnh (mRS: modified Rankin). Mức độ tái thông mạch máu não đánh giá bằng thang điểm mTICI (modified Thrombolysis In Cerebral Infarction) sau can thiệp nội mạch lấy huyết khối (mTICI = 0: Không có tưới máu; mTICI = 1: Tưới máu qua được chỗ tắc nhưng các nhánh xa tưới máu rất ít hoặc rất chậm; mTICI = 2a: Tưới máu ít hơn một nửa vùng chi phối của mạch máu bị tắc, mTICI = 2b: Tưới máu một nửa hoặc hơn vùng chi phối của mạch máu bị tắc, mTICI = 3: Tưới máu hoàn toàn, bao gồm tất cả các nhánh xa. mTICI từ 2b-3 được coi là tái tưới máu thành công. Xuất huyết não sau điều trị: dựa trên phim cắt lớp vi tính não chụp tại thời điểm 24 giờ sau điều trị và được chia làm 2 nhóm: Xuất huyết não có triệu chứng: khi trên lâm sàng diển tiến tình trạng thần kinh xấu đi, điểm NIHSS tăng từ 4 điểm trở lên và phim cắt lớp vi tính não tại thời điểm chức năng thần kinh xấu đi có xuất huyết tương ứng với mức độ thần kinh xấu đi; Xuất huyết não không triệu chứng: khi ghi nhận có hình ảnh xuất huyết não, tuy nhiên không kèm theo tình trạng thần kinh xấu thêm, thang điểm NIHSS không thay đổi hay tăng dưới 4 điểm. Ghi nhận các biến chứng liên quan đến thủ thuật.
IV. KẾT QUẢ NGHIÊN CỨU
Từ tháng 4/2018 đến tháng 8/2018 chúng tối đã thu thập được 8 trường hợp nhồi máu não cấp, điều trị bằng phương pháp lấy huyết khối cơ học. Kết quả điều trị như sau:
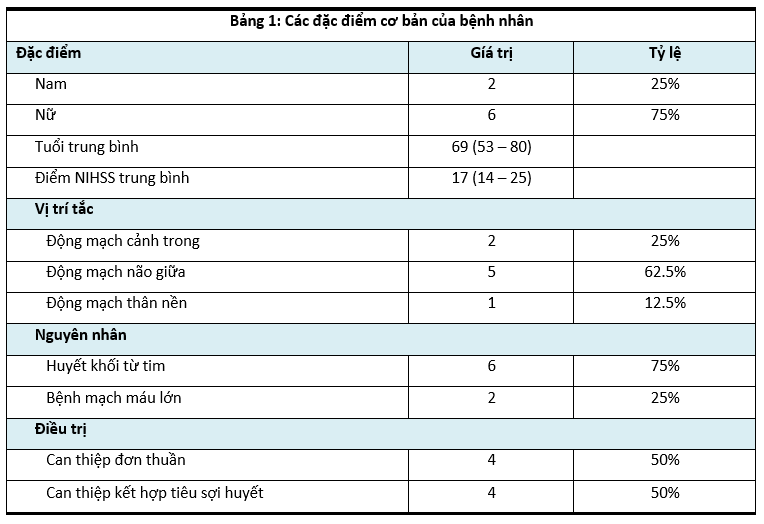
1. Các đặc điểm cơ bản của bệnh nhân
Nhận xét: Tuổi trung bình là 69 tuổi, điểm NIHSS trung bình 17 điểm; Tắc động mạch não giữa đơn thuần chiếm 62.5%; Nguyên nhân huyết khối từ tim chiếm 75%, điều trị can thiệp kết hợp dùng thuốc tiêu sợi huyết đường tĩnh mạch chiếm 50%.
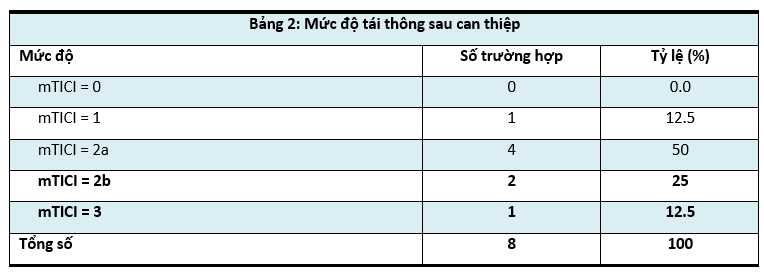
2. Mức độ tái thông sau can thiệp
Nhận xét: Không có trường hợp nào không có tái thông. Tuy nhiên tái thông tốt (mTICI = 2b -3) chỉ đạt 3 trường hợp (37.5%), tái thông mức trung bình (mTICI = 2a) chiếm 50% và tái thông kém có 1 trường hợp, chiếm 12.5%.
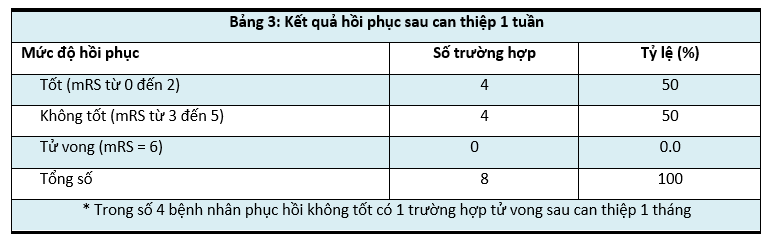
3. Kết quả hồi phục sau can thiệp sau 1 tuần
Nhận xét: Sau can thiệp 1 tuần, tỷ lệ hồi phục chức năng thần kinh tốt theo thang điểm Rankin sửa đổi có 4 bệnh nhân, chiểm 50%; Phục hồi không tốt chiếm 50%, trong đó có 1 bệnh nhân tử vong sau 1 tháng.
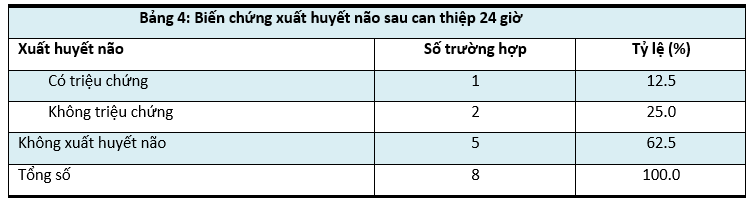
4. Biến chứng xuất huyết não sau can thiệp 24 giờ
Nhận xét: Có 1 trường hợp xuất huyết não trong tổng số 8 bệnh nhân được can thiệp lấy huyết khối, chiếm tỷ lệ 12.5%.
5. Các trường hợp lâm sàng
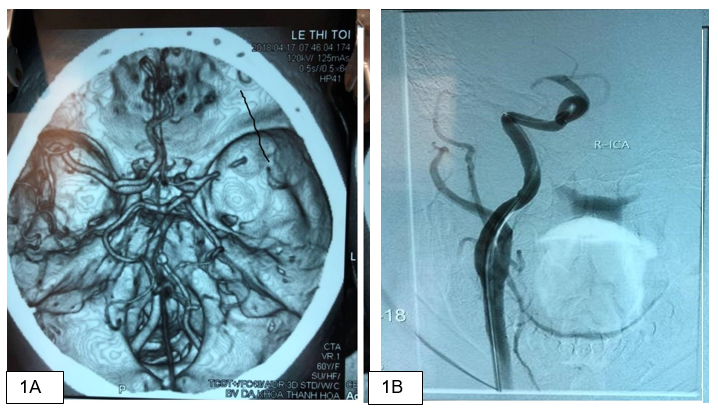
+ Trường hợp thứ nhất: Bệnh nhân Lê Thị T, 60 tuổi, vào viện 17/4/2018. Tiền sử tăng huyết áp, khởi phát đột ngột, nói khó, tê yếu nửa người trái. Đến khoa tại thời điểm đầu giờ thứ 2 sau khởi phát, NIHSS 10 điểm. CLVT sọ não không cản quang: chưa thấy tổn thương. Điều trị tiêu sợi huyết tĩnh mạch cửa sổ 90 phút, liều chuẩn 0.9mg/kg, sau khi khi tiêm liều nạp lâm sàng không cải thiện, NIHSS 15 điêm, chuyển chụp MSCT mạch não thấy tắc hoàn toàn động mạch não giữa bên phải.
Chuyển điều trị kết hợp can thiệp động mạch lấy huyết khối bằng dụng cụ Solitaire giờ thứ 3 của bệnh: Kéo huyết khối lần 1 có tái thông sau đó tắc lại, tiếp tục kéo huyết khối thêm 2 lần mạch máu tái thông hoàn toàn.
Bệnh nhân hồi phục, điểm NIHSS giảm 10 điểm.
Sau can thiệp 12 giờ: bệnh nhân hồi phục tốt hơn, NIHSS 1 điểm, tự đi lại được, tự ăn uống và tự vệ sinh cá nhân bình thường, không bị tái phát cho tới thời điểm ra viện.
+ Trường hợp lâm sàng thứ hai: Bệnh nhân Bùi Thị Ng. 65 tuổi. Tiền sử: rung nhĩ đã đốt ổ rung nhĩ tại Bệnh viện Bạch Mai tháng 12/2017.
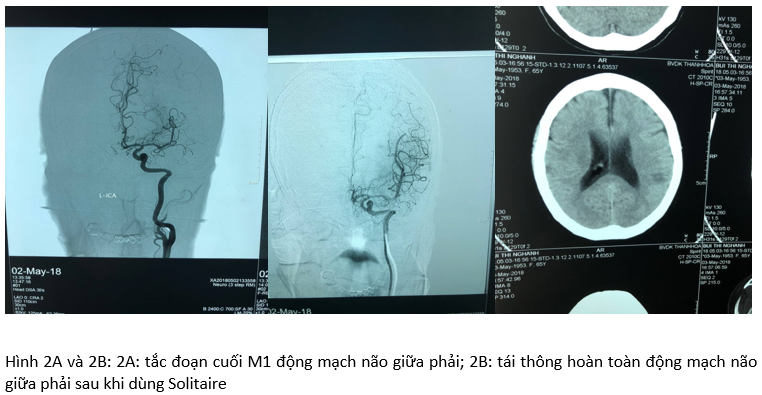
Bị bệnh lúc 10 giờ ngày 2/5/2018, sau khởi phát 160 phút đến viện, ý thức lú lẫn, thất ngôn, liệt nửa người phải, HA 120/80 mmHg. Điện tâm đồ có rung nhĩ. Chụp MSCT mạch não có hình ảnh tắc đoạn M1 động mạch não giữa. Điều trị tiêu sợi huyết không tái thông chuyển điều trị kết hợp can thiệp mạch lấy huyết khối tại thời điểm 210 phút. Chụp DSA có hình ảnh tắc đoạn cuối M1 động mạch não giữa
Qúa trình can thiệp huyết khối di chuyển lên đoạn xa không thể tiếp cận được Solitaire để đưa lên được.
Sử dụng thuốc tiêu sợi huyết đưa trực tiếp đường động mạch.
Kết quả bệnh nhân có tái thông và bắt đầu hồi phục vận động.
Sau can thiệp: Ngay sau can thiệp, điểm NIHSS giảm từ 11 điểm xuống còn 2 điểm, ý thức bệnh nhân tỉnh, liệt nửa người trái cải thiện rõ rệt, cơ lực ở mức 4/5. Sau 8 tiếng bệnh nhân hồi phục hoàn toàn, tự ăn uống và tự vệ sinh cá nhân bình thường, không bị tái phát cho tới thời điểm ra viện. Đây là trường hợp minh họa khá điển hình cho “khái niệm bắc cầu” (bridging concept) – kết hợp điều trị can thiệp nội mạch sau điều trị rtPA tĩnh mạch ngày với hiệu càng được củng cố trong thời gian qua [1-3].
V. BÀN LUẬN
Trên đây là tám trường hợp nhồi máu não cấp tính với bệnh cảnh lâm sàng trầm trọng và nếu không kịp thời điều trị thì sẽ có hậu quả nặng nề nguy cơ tử vong cao do đột quỵ gây ra. Kết quả điều trị của các bệnh nhân này phản ánh phần nào hiệu quả của phương pháp can thiệp nội mạch đối với đột quỵ nhồi máu não, đã được khẳng định bởi nhiều nghiên cứu đa trung tâm mới được báo cáo gần đây, đó là các nghiên cứu MR CLEAN, EXTEND-IA, ESCAPE và SWIFT-PRIME.
Một số lý do có thể gây xuất huyết sau can thiệp lấy huyết khối:
- Do tổn thương cơ học thành mạch
- Tăng tính thấm của thành mạch hàng rào máu não do thiếu máu não kéo dài
- Liên quan đến việc sử dụng actilyse và heparin
- Do thay đổi huyết động và dao động huyết áp.
Nghiên cứu MR CLEAN
Nghiên cứu MR CLEAN là nghiên cứu đa trung tâm về điều trị nhồi máu não can thiệp nội mạch đầu tiên có kết quả khả quan được công bố[4]. Nghiên cứu này đã được tiến hành trên 500 bệnh nhân ở 16 trung tâm tại Hà Lan, là những bệnh nhân bị đột quỵ nhồi máu não trong vòng 6 giờ kể từ khi khởi phát, điểm NIHSS ≥ 2 và có bằng chứng tắc động mạch cảnh trong đoạn trong sọ (ICA), động mạch não giữa (MCA – đoạn M1 hoặc M2) hoặc động mạch não trước (ACA – đoạn A1 hoặc A2) được khẳng định bởi CTA, MRA hoặc chụp mạch não. Các bệnh nhân được phân thành hai nhóm một cách ngẫu nhiên, một nhóm là điều trị can thiệp nội mạch kết hợp với điều trị thông thường, nhóm kia là chỉ nhận điều trị thông thường. Những bệnh nhân trong nhóm điều trị can thiệp nội mạch hoặc được điều trị chỉ bằng can thiệp lấy huyết khối cơ học, hoặc được điều trị bằng tiêu sợi huyết đường động mạch, hoặc kết hợp cả hai; trong nhóm này có 87% các bệnh nhân được điều trị tiêu sợi huyết tĩnh mạch, trong khi đó ở nhóm chứng thì tỉ lệ này là 91%. Phần lớn các bệnh nhân trong nhóm can thiệp được sử dụng các dụng cụ stent dạng lưới thu hồi được (retrievable stents) với tỉ lệ 81,5%. Kết quả ban đầu (primary outcome), dựa trên phân tích dịch chuyển điểm Rankin sửa đổi (mRS), cho thấy tỉ suất chênh hiệu chỉnh là 1,67 (95% CI 1,21-2,30). Các trường hợp bệnh nhân có kết quả điều trị là độc lập về mặt chức năng, tương ứng điểm mRS 0-2, đạt tỉ lệ 32,6% ở nhóm can thiệp, nhiều hơn so với nhóm chứng với chỉ 19,1% (95% CI 5,9-21,2).
Nghiên cứu EXTEND-IA
Nghiên cứu EXTEND-IA vốn được lên mục tiêu 100 bệnh nhân tại 14 trung tâm ở Australia và New Zealand được áp dụng điều trị rtPA đường tĩnh mạch kết hợp với can thiệp nội mạch bằng dụng cụ dạng stent Solitaire FR so với điều trị rtPA tĩnh mạch đơn thuần, nhưng nghiên cứu này đã dừng lại ở số lượng 70 trường hợp sau khi kết quả của nghiên cứu MR CLEAN được công bố[5]. Các bệnh nhân được đưa vào nghiên cứu nếu đáp ứng các tiêu chuẩn chỉ định của điều trị bằng tiêu sợi huyết tĩnh mạch trong vòng 4,5 giờ kể từ khi khởi phát và điều trị can thiệp nội mạch trong vòng 6 giờ kể từ khởi phát và có tắc ICA hoặc MCA (đoạn M1 hoặc M2) được khẳng định bằng CTA. Kết quả ban đầu (primary outcome) cho thấy có tới 80% trong số các bệnh nhân được điều trị can thiệp nội mạch có kết quả tốt (NIHSS giảm ≥ 8 điểm hoặc giảm về 0-1 điểm ở ngày thứ 3) so với 37% ở nhóm chứng (khác biệt có ý nghĩa thống kê với p=0,002). Tỉ lệ bệnh nhân có kết quả hồi phục chức năng tốt (mRS 0-2) ở nhóm can thiệp nhiều hơn so với nhóm chứng: 71% so với 40% (p=0,01).
Nghiên cứu ESCAPE
Nghiên cứu này được lên kế hoạch lấy 500 bệnh nhân nhồi máu não cấp được điều trị cơ bản đơn thuần hoặc được điều trị cơ bản kết hợp điều trị can thiệp nội mạch, sử dụng các dụng cụ can thiệp được chấp thuận sử dụng ở Canada, Hoa Kỳ, Hàn Quốc, Ireland, và vương quốc Anh. Tuy vậy, nghiên cứu đã được dừng lại do kết quả khả quan đã thể hiện rõ ràng sau khi phân tích tạm thời các dữ liệu từ 316 bệnh nhân được lựa chọn vào nghiên cứu cũng vì các kết quả của nghiên cứu MR CLEAN được công bố trước đó[6]. Các bệnh nhân được chọn vào nghiên cứu bị nhồi máu não trong vòng 12 tiếng kể từ khi khởi phát nhưng cần phải đảm bảo là diện nhồi máu nhỏ trên phim CT và CTA, xác định dựa theo thang điểm ASPECTS, tương ứng với điểm ASPECTS từ 6 đến 10. Bệnh nhân được xác định là tắc đoạn gần của động mạch thuộc tuần hoàn trước của não gồm MCA và các nhánh chia trực tiếp của nó, có hoặc không tắc đoạn nội sọ của ICA. Bệnh nhân cũng phải có tuần hoàn bàng hệ tốt, được xác định là các nhánh bàng hệ từ các động mạch não khác cấp máu được ít nhất 50% vùng phân bố của MCA trên phim CTA. Tỉ lệ được dùng tiêu sợi huyết tĩnh mạch ở nhóm can thiệp và nhóm chứng tương ứng là 73% và 79%. Kết quả ban đầu (primary outcome), dựa trên phân tích dịch chuyển điểm Rankin sửa đổi (mRS), cho thấy nhóm can thiệp có kết quả tốt hơn (tỉ suất chênh OR đạt 2,6, 95% CI 1,7-3,8; có ý nghĩa thống kê với p<0,001). Số bệnh nhân hồi phục đạt mức độc lập về mặt chức năng (tương ứng mRS 0-2) sau 90 ngày đạt 53% ở nhóm can thiệp, cao hơn so với nhóm chứng với tỉ lệ chỉ 29,3% (p< 0.001).
Nghiên cứu SWIFT-PRIME
SWIFT-PRIME là đa trung tâm nghiên cứu mới nhất được hoàn thành và công bố tại Hội nghị Đột quỵ Quốc tế diễn ra vào tháng 2/2015. Nghiên cứu này lựa chọn ngẫu nhiên các bệnh nhân nhồi máu não cấp đủ tiêu chuẩn tại các trung tâm ở Hoa Kỳ và châu Âu vào hai nhóm: một nhóm điều trị bằng tiêu sợi huyết tĩnh mạch trong vòng 4,5 giờ kể từ khi khởi phát kết hợp với can thiệp nội mạch trong vòng 6 kể từ khi khởi phát, một nhóm chỉ điều trị bằng tiêu sợi huyết tĩnh mạch. Các bệnh nhân trong độ tuổi 18-80, điểm NIHSS trong khoảng 8-29, được khẳng định bằng CTA hoặc MRA là có tắc ICA hoặc đoạn M1 của MCA và loại trừ các trường hợp có vùng não tổn thương không hồi phục rộng. Nghiên cứu thu nhận tới 196 bệnh nhân thì dừng lại do kết quả tích cực của các nghiên cứu khác được công bố trước đó[7]. Kết quả ban đầu (primary outcome), dựa trên phân tích dịch chuyển điểm Rankin sửa đổi (mRS), cho thấy những kết quả tốt hơn ở nhóm có can thiệp nội mạch (p=0002). Số bệnh nhân hồi phục đạt mức độc lập về mặt chức năng (tương ứng mRS 0-2) sau 90 ngày cũng có tỉ lệ cao hơn ở nhóm can thiệp so với nhóm chứng với 60,2% so với 35,5%.
VI. KẾT LUẬN
Sau nhiều năm với nhiều nghiên cứu được tiến hành, lợi ích của điều trị can thiệp nội mạch đối với những bệnh nhân đột quỵ nhồi máu não bị tắc các mạch máu lớn đã được chứng minh là tốt hơn so với phương pháp điều trị thông thường và được đánh giá là sẽ trở thành phương pháp điều trị tiêu chuẩn đối với đột quỵ nhồi máu não. Phương pháp điều trị can thiệp nội mạch có thể chỉ định cho cả lẫn những bệnh nhân có chống chỉ định với rtPA những bệnh nhân được điều trị rtPA tĩnh mạch nhưng không thành công hoặc tái tắc mạch, trao thêm cơ hội phục hồi, giảm nguy cơ tử vong và tàn tật cho người bệnh.
Tin xem nhiều nhất
-
-
Ngày 09/02/2018
ĐIỆN CƠ là gì ...
-

-
Ngày 13/02/2018
Điều trị Co thắt mi mắt (Blepharospasm)?
-

-
Ngày 01/03/2018
Điều trị co cứng cơ sau Đột quỵ não.
-

-
Ngày 26/05/2018
Điều trị Co thắt nửa mặt (Hemifacial spasm)?
-

-
Ngày 05/04/2020
Liệt dây thần kinh số VII.
-

-
Ngày 16/02/2021
Khi nào bạn cần đến sự tư vấn của Bác sĩ chuyên khoa Thần kinh?









.PNG)